¿Qué es el rectocele?
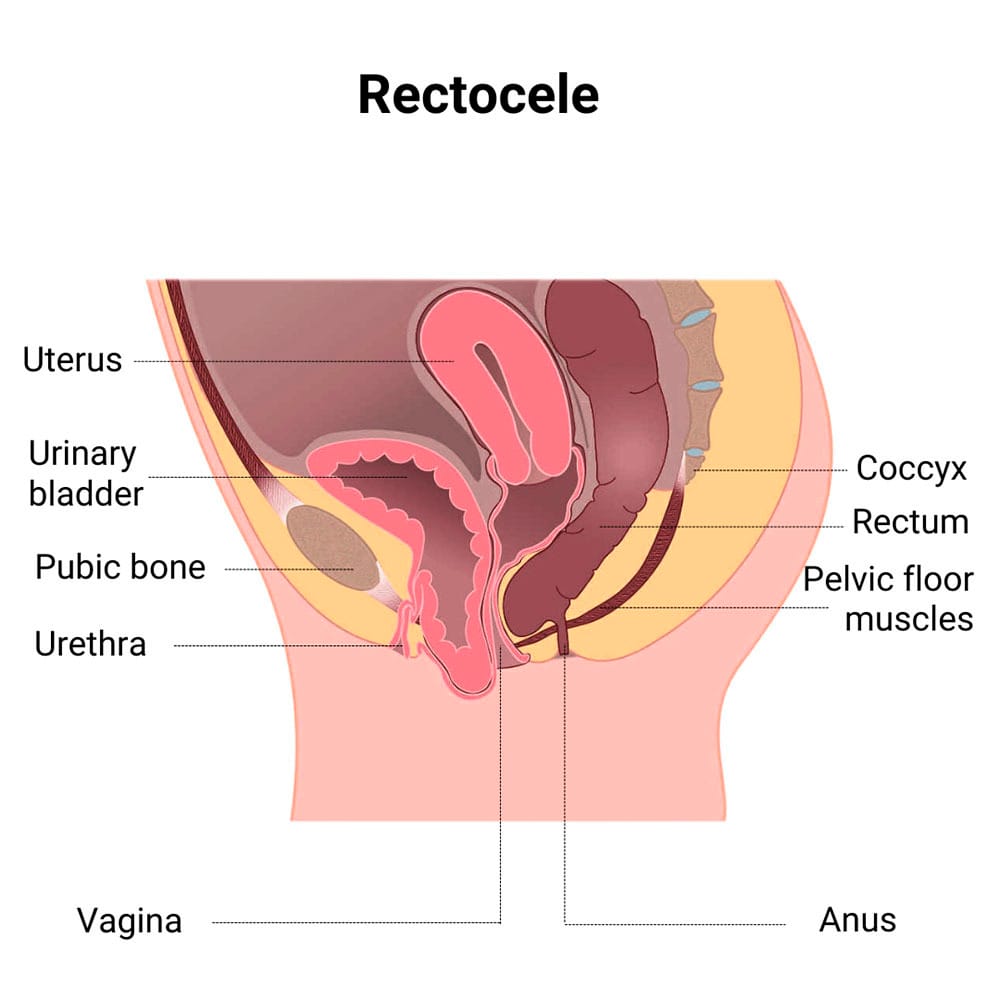 El rectocele, también llamado prolapso posterior, es una afección que ocurre cuando la pared entre el recto y la vagina se debilita, haciendo que el recto sobresalga hacia el canal vaginal. Esto sucede cuando los tejidos que conectan los órganos pélvicos se estiran debido al parto, el envejecimiento o la presión continua sobre el suelo pélvico.
El rectocele, también llamado prolapso posterior, es una afección que ocurre cuando la pared entre el recto y la vagina se debilita, haciendo que el recto sobresalga hacia el canal vaginal. Esto sucede cuando los tejidos que conectan los órganos pélvicos se estiran debido al parto, el envejecimiento o la presión continua sobre el suelo pélvico.
Aunque el rectocele y el cistocele son ambas formas de prolapso de órganos pélvicos, difieren porque el cistocele afecta específicamente a la vejiga en lugar del recto.
Ya sea que experimente dolor pélvico, dolor rectal o cualquier otro tipo de afecciones ginecológicas, el Dr. Felix Cohen, obstetra y ginecólogo certificado, ofrece soluciones de salud femenina en un entorno cómodo y de apoyo en Cohen Medical Practice (CMP) en Midtown NYC.
¿Cuáles son los síntomas del rectocele?
Si tiene un rectocele, puede resultarle difícil vaciar completamente los intestinos. Es posible que necesite empujar más de lo habitual o incluso presionar la pared vaginal para ayudar con las evacuaciones. Puede notar una sensación constante de presión rectal en el área pélvica. Esta sensación puede empeorar a lo largo del día.
Si bien es posible que no experimente ningún síntoma de un rectocele, cuando sí los experimenta, suele ser muy incómodo y puede incluir:
- Un bulto en la pared vaginal, que puede sobresalir a través de la abertura vaginal.
- Dolor lumbar debido a los cambios en su postura a medida que se adapta a la condición
- Dolor durante las relaciones sexuales debido a la presión rectal en la zona vaginal.
Puede encontrarse luchando contra el estreñimiento crónico sin un soporte adecuado para el recto, lo que dificulta la evacuación intestinal. Si tiene un rectocele junto con un prolapso de vejiga, también puede experimentar incontinencia urinaria y sentir una mayor urgencia de orinar o lidiar con fugas.
¿Qué causa un rectocele?
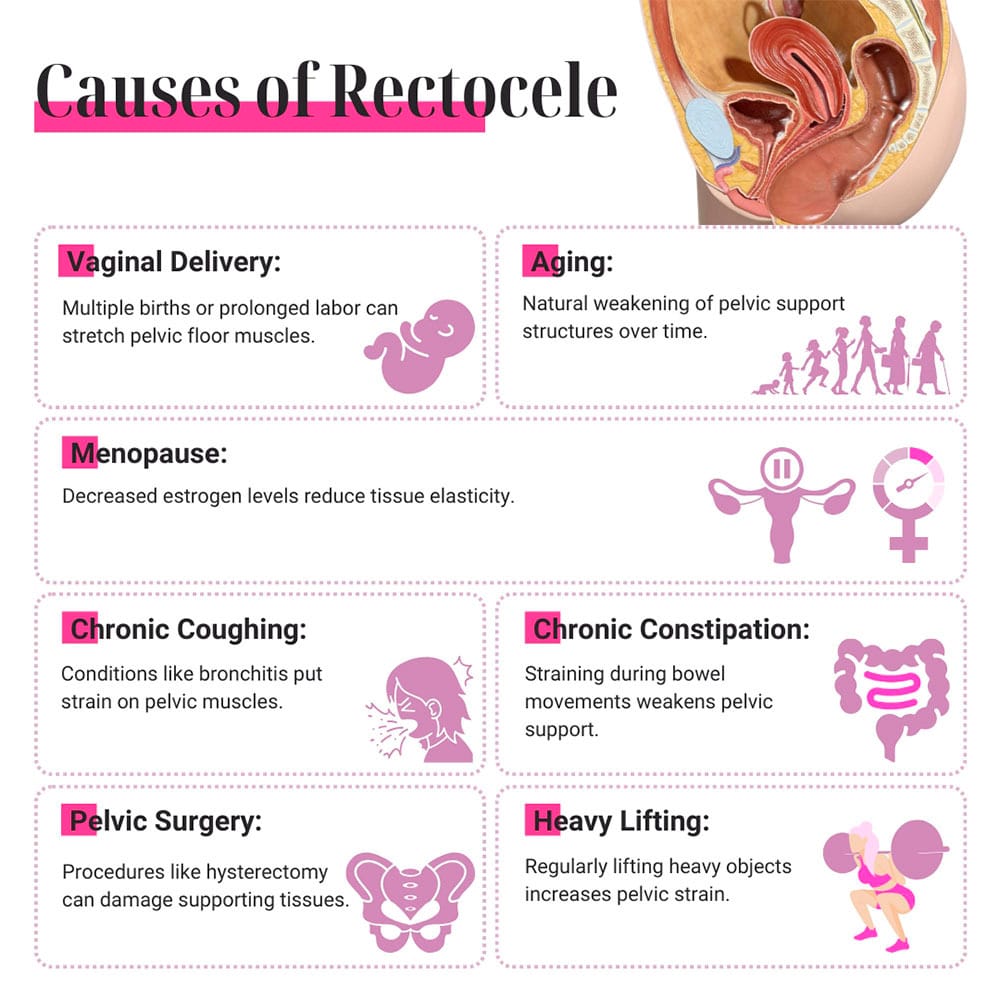
El rectocele puede ser causado por partos vaginales, especialmente cuando ha tenido múltiples nacimientos que estiran y debilitan el suelo pélvico. El trabajo de parto prolongado y tener bebés más grandes estiran aún más estos músculos, lo que reduce el soporte para la pared vaginal y aumenta el riesgo de desarrollar un rectocele.
Otros factores que contribuyen al desarrollo del rectocele incluyen:
- Envejecimiento. Su suelo pélvico se debilita con el tiempo y pierde fuerza. La menopausia provoca más cambios en su cuerpo, como la disminución de los niveles de estrógeno, lo que puede contribuir al desarrollo de un prolapso posterior.
- Bronquitis. Si tiene una tos constante debido a afecciones como asma, tabaquismo, bronquitis u otras enfermedades respiratorias, esto ejerce una tensión continua sobre su suelo pélvico y aumenta el riesgo de rectocele.
- Estreñimiento crónico. Si a menudo hace un esfuerzo excesivo para evacuar, esto puede debilitar gradualmente los músculos del suelo pélvico.
Si se sometió a cirugías en sus órganos pélvicos, como una histerectomía, es posible que haya dañado los tejidos del suelo pélvico y aumentado el riesgo de un rectocele. Las actividades diarias, como levantar objetos pesados de forma constante en el trabajo o en el gimnasio, también pueden ejercer una tensión adicional sobre los músculos del suelo pélvico y hacerla más susceptible a un rectocele.
¿Cómo se diagnostica el rectocele?
Su proceso de diagnóstico comienza con una conversación con su médico sobre sus síntomas, historial médico, cualquier cirugía, experiencias de parto y otros factores que podrían haber debilitado sus músculos pélvicos.
Su médico de CMP también realiza un examen físico y puede pedirle que puje como si estuviera defecando, mientras palpa dentro de su pelvis. Esto le ayuda a determinar si la pared vaginal sobresale debido a la presión rectal o a cualquier prolapso secundario.
Otras pruebas diagnósticas pueden incluir:
- Ecografía pélvica
- Resonancia magnética (RM)
- Defecografía
- Cistoscopia
¿Cómo se trata un rectocele?
El prolapso posterior tiene una variedad de opciones de tratamiento quirúrgicas y no quirúrgicas disponibles, dependiendo de la levedad o gravedad de su rectocele. Los casos leves pueden tratarse con un régimen constante de ejercicios de Kegel, que fortalecen los músculos que sostienen los órganos pélvicos. Si realiza estos ejercicios regularmente, su tono muscular y el soporte para las paredes vaginales y rectales mejoran.
Si su rectocele es de nivel moderado, su médico puede recomendarle un pesario vaginal. Este es un dispositivo seguro que puede usarse a largo plazo para mantener la pared vaginal en su lugar y se utiliza comúnmente para tratar los prolapsos de órganos pélvicos. Sin embargo, si los métodos no quirúrgicos no son suficientes para resolver sus síntomas, la cirugía para el tratamiento del rectocele podría ser una opción para usted.
La reparación de rectocele incluye:
- Fortalecimiento de la pared que se ha debilitado entre el recto y la vagina
- Hacer una pequeña incisión en la parte posterior de la cavidad vaginal
- Suturar las capas de tejido debajo de la pared para que la zona quede tensa y reforzada
¿Cómo es la recuperación del tratamiento para el prolapso posterior?
La recuperación de la cirugía de prolapso posterior tarda entre tres y seis semanas, tiempo durante el cual debe evitar las relaciones sexuales y tomar ablandadores de heces para prevenir el estreñimiento. Su médico de CMP también puede recomendarle que se abstenga de levantar objetos pesados y que regrese lentamente a su nivel normal de actividades hasta que esté completamente recuperada para evitar un prolapso adicional.
Para obtener más información sobre el rectocele y otros tipos de problemas ginecológicos que pueda tener, solicite una cita con el Dr. Cohen contactando a Cohen Medical Practice (CMP) en Midtown NYC ante los primeros signos de prolapso o malestar vaginal. Cuanto antes reciba tratamiento, más fácil será su recuperación del prolapso posterior.

